Норма и отклонение мышечного тонуса у новорождённых. Гипертонус, гипотонус, дистония
Что такое тонус, знают многие. Но лишь некоторые родители интересуются у педиатра, в порядке ли тонус мышц у новорождённого. Существуют отклонения от нормы как в сторону расслабленности, так и в сторону перенапряжения мышц.

Принципы тонуса и его отклонения
Двигаться малыш начинает, будучи в животике. Суставы и мышцы сформировавшегося плода устроены так, что он может переворачиваться, толкаться и ощущать себя в пространстве за счёт сгибания и разгибания конечностей.
Едва появившись на свет, ребёнок пытается повторять движения, осуществляемые им в утробе. Естественно, вне амниотической жидкости это у него получается не так легко. Поэтому движения новорождённых всегда порывисты, в них нет плавности и координации. Но тонус у новорождённых должен присутствовать. Другое дело, в норме он или нет.
Для физического и психологического развития младенец должен обладать адекватным мышечным тонусом. Это значит, сохранять минимальное напряжение мышц даже в состоянии полного покоя тела, например, во сне. Это и называется тонусом.
В бездействии мышцы работают (напрягаются) неодинаково. Их напряжённость зависит от выполняемой задачи и загрузки. Кроме того, чем младше ребёнок, тем больше он зависит от тонуса. Многие мамы отмечают, что новорождённый постоянно поджимает ручки и ножки – это нормально. Таким образом он пытается воссоздать привычное для него внутриутробное положение, которое он занимал 9 месяцев.
Нормальный тонус мышц у новорождённых — это слегка согнутые и прижатые к корпусу ручки и ножки, а также отклонённая назад головка. Дело в том, что повышенный тонус, который сохраняется у ребёнка до 3–4 месяцев, выше в мышцах-сгибателях. Особенно ярко это выражается в положении ножек – они постоянно разведены в стороны и полусогнуты. При попытке разогнуть их, мышцы оказывают ощутимое сопротивление. Обычно к полугодовалому возрасту гипертонус исчезает. А к 1,5–2 годам тонус ребёнка становится таким же, как и у взрослого,
Отклонением от нормы считается расслабленность мышц (гипотонус), повышенное напряжение – гипертонус — сохраняемое даже во сне, и дистония мышц – неравномерный тонус. Каждое из этих состояний выражается по-своему, но все они приносят младенцу дискомфорт и требуют своевременного лечения.
Разновидности патологии мышечного тонуса
Регулярные осмотры у педиатра позволят вовремя обнаружить симптомы тонуса у новорождённых и принять соответствующие меры. Диагноз должен подтвердить невропатолог, но первые признаки отклонений родители могут заметить самостоятельно.

1. Наиболее распространён повышенный тонус мышц у новорождённых. Подобная патология выражается в постоянном беспокойстве ребёнка, частом беспричинном плаче, отсутствии или нарушении сна. Кроме того, малыши с гипертонусом чрезвычайно возбудимы, они просыпаются от каждого шороха, могут заплакать при ярком свете. Во время крика у таких детей часто дрожит подбородок. Также они плохо едят, а после кормлений срыгивают почти всё высосанное молоко.
Повышенный мышечный тонус у новорождённых нетрудно заметить практически с первых дней жизни: эти детки хорошо держат голову и прижимают конечности к телу. Если попытаться разогнуть ручку или ножку, можно встретить серьёзное мышечное сопротивление. К тому же при подобных манипуляциях ребёнок зачастую начинает плакать. А если повторить процедуру разгибания конечности, сопротивление мышц будет возрастать с каждым разом. Именно это является самым ярким признаком гипертонуса.
Если вовремя не вылечить гипертонус, он будет заметен и во взрослом возрасте. Например, люди с повышенным тонусом мышц часто ходят как бы на цыпочках, опираясь на носочки, из-за чего снашивают обувь спереди.
Новорождённые с гипертонусом не просто хорошо держат головку с первых дней жизни. При этом они могут страдать от искривления мышц шеи. Это происходит, если при родах имела место травма шейного отдела позвоночника.
Патогенез тонуса у новорождённых может иметь как физиологическую, так и вирусную природу. Например, если во время беременности или родов была повреждена кора головного мозга ребёнка, повлёкшая за собой повышение внутричерепного давления, то с первых дней жизни у младенца может наблюдаться перинатальная энцефалопатия. Именно эта патология может спровоцировать гипертонус.
Также отклонение от нормы может возникнуть на фоне заражения беременной женщины различными вирусными инфекциями.
Гипертонус диагностируют, если напряжение мышц не соответствует возрасту ребёнка. То есть, до полугода такая картина является нормой, а в 7–8 месяцев – патологией.
2. Гораздо более должен обеспокоить родителей слабый мышечный тонус у новорождённых, называемый гипотонусом. Тем не менее именно это состояние меньше всего возбуждает подозрения, а зря. Внешнее спокойствие и беспроблемное поведение ребёнка могут быть патологией.
Дети с гипотонусом, на первый взгляд, кажутся подарком небес – они крайне редко плачут, спят всю ночь напролёт, да и днём не доставляют особых хлопот, послушно позволяя осуществлять над собой любые манипуляции – мыть, кормить, одевать. Вот только просыпаются самостоятельно они с трудом, плохо сосут грудь, часто засыпают во время кормлений, не добирают вес.

Сам по себе гипотонус не является недугом. Это симптом, указывающий на какие-либо отклонения:
- неврологические (перинатальная энцефалопатия);
- нервно-мышечные (спинальная амиотрофия);
- хромосомные (синдром Дауна).
Также сниженный тонус мышц, особенно если он появился не сразу, может указывать на сахарный диабет, полиомиелит, рахит и другие заболевания.
И всё же не стоит впадать в панику. Вполне возможно, что родители приняли за признаки гипотонуса, является просто особенностью темперамента ребёнка. Характер проявляется с первого дня жизни, поэтому не исключено, что кроха просто унаследовал от кого-либо из родственников флегматичный нрав.
3. Дистонией называют асимметричный или неравномерныйтонус мышц у новорождённых. При таком отклонении у малыша присутствуют признаки и гипертонуса, и гипотонуса.
Проще всего выявить дистонию мышц, выложив кроху на животик. При асимметричном тонусе малыш будет переворачиваться на ту сторону, где наблюдается гипертонус. При этом его тело изогнётся дугой от шеи до стопы.
При положении на спине ребёнок с мышечной дистонией будет постоянно кривить головку и таз на одну сторону. Кроме того, конечности с повышенным тонусом будут поджаты, а с пониженным – расслаблены. Дистония, охватывающая все группы мышц, называется генерализованной. К тому же различают фокальную дистонию, которая развивается в какой-либо одной части тела, например, конечностях.

Кроме того, мышечная дистония бывает первичной и вторичной. Первая развивается на фоне хромосомных отклонений или сама по себе, не затрагивая другие органы.
Вторая — на фоне генетического заболевания – синдрома Вильсона-Коновалова, связанного с нарушением обмена меди. В этом случае дистония – лишь верхушка айсберга, скрывающего серьёзные патологии в развитии центральной нервной системы и внутренних органов.
Все эти факты лишний раз подтверждают необходимость регулярного наблюдения новорождённого у педиатра, а также послеродовых обследований.
Способы лечения тонуса мышц у младенцев
Если вас что-то насторожило в поведении или состоянии ребёнка, обращайтесь за консультацией к врачу. При явных признаках повышенного, пониженного или неравномерного тонуса мышц, настаивайте на полном обследовании. Лучше перестраховаться, чем пропустить момент, когда симптомы начнут прогрессировать. Тем более что лечение мышечного тонуса вполне доступное и почти безболезненное для ребёнка, если провести его вовремя.
Основной терапией при любом виде тонуса является массаж и физкультура . Но проводить сеансы можно лишь с разрешения невропатолога, иначе есть риск навредить ребёнку и усугубить его состояние.
Для деток с гипертонусом показан расслабляющий массаж, который проводится курсом, состоящим из 10 процедур. После полного курса нужно сделать полугодичный интервал, а затем повторить сеансы.
Массаж при повышенном мышечном тонусе должен сопровождаться различными манипуляциями: электрофорезом, плаванием, лечебной гимнастикой . Чем быстрее будет проведена терапия, тем меньше вероятность, что гипертонус оставит последствия для здоровья ребёнка.
При несвоевременном обнаружении проблемы состояние малыша может стать тяжёлым. В таких случаях назначаются различные препараты . Например, чтобы снять спазм и расширить сосуды перед массажем, ребёнку колют дибазол. Кроме того, вспомогательным лечением становятся витамины группы В (В6, В12), чаще всего, назначаемые в виде инъекций.
Расслабляющий массаж делается посредством нежных поглаживаний. Движения осуществляются как раскрытой ладонью, так и полусогнутыми пальцами. Также поглаживать конечности малыша можно путём ладонного захвата. Все движения являются восходящими.

Сначала нужно мягко растереть тельце ребёнка круговыми движениями, аккуратно перемещая его кожу снизу вверх. В конце необходимо быстро, но нежно потрясти ручки и ножки малыша, осторожно разведя их в сторону. Расслабляющий массаж исключает похлопывания и рубящие движения ребром ладони.
Слабый мышечный тонус у новорождённых тоже лечится массажем, но движения имеют другой характер. Мышцы нужно разминать, чтобы активизировать их тонус и стимулировать рост. Такая терапия обязательно подразумевает рубящие движения и похлопывания. Практически весь массаж при гипотонусе построен на них.
Движения должны быть восходящими, достаточно интенсивными, идущими от периферии к центру. Но всё же стоит помнить, что перед вами младенец и рассчитывать свою силу.
При дистонии мышц придется совмещать два вида массажа – расслабляющий и стимулирующий. Естественно, мягкие поглаживания нужно осуществлять на ту сторону, где есть признаки гипертонуса, а похлопывания на ту, где присутствуют симптомы гипотонуса.
Помимо массажа стоит делать с малышом упражнения на надувном мяче — фитболе . Родителям их легче выполнять вдвоём – папа, например, будет прижимать ножки малыша со сложенными друг к другу стопами к поверхности мяча, а мама одновременно будет аккуратно потягивать ребёнка за ручки.
Необходимо помнить, что самостоятельно диагностировать и назначать лечение родители не могут. Только невропатолог способен выявить очаги напряжения мышц и назначить соответствующую терапию. Именно врач решает, дополнять ли массаж специальным прогреванием – азокиритовыми сапожками.
Признаки отклонений тонуса мышц могут постоянно меняться. Поэтому нужно регулярно показывать ребёнка врачу и следить за его состоянием не только в период лечения, но и после него.
Дополнительные меры, рекомендуемые родителям
Многие советы по лечению тонуса у новорождённых принадлежат легендарной целительнице Ванге. Некоторые из них признаны официальной медициной. Но только родителям решать, применять ли их на практике.
Например, рекомендуемые Вангой расслабляющие ванны будут актуальны при гипертонусе и сейчас. Их делают с морской солью, хвоей, а также валерианой, пустырником, шалфеем. После таких ванн расслабляющий массаж будет более эффективным. Концентрацию и частоту ванн нужно согласовать с лечащим невропатологом. Также имеет смысл назначить ребёнку гомеопатические препараты.

При гипотонусе дополнительных мер гораздо больше, так как такое состояние не является нормальным. Например, можно последовать совету Ванги и растирать ребёнка перед массажем смесью мёда и серы (на 1 стакан 10 г). В весенний период можно дополнить терапию против расслабленности мышц ванночками с ореховыми листьями.
Детей постарше (от 2–3 лет), Ванга рекомендовала купать в морской воде, а также содовых, мышьяковых, битумных или серных горячих источниках. Именно в этом возрасте необходимо приучать ребёнка ходить босиком и вовлекать его в активные игры. Такие меры помогут устранить пассивность и апатию, вызванную ослабленным тонусом мышц.
Также при гипотонусе стоит кормить ребёнка жидкой пищей, больше его поить, давать отвар овса.
Нужно усвоить, что лечение пониженного или повышенного мышечного тонуса не оканчивается несколькими курсами массажа и медикаментозных препаратов. Ещё несколько лет, вплоть до школы, нужно следить за состоянием ребёнка, показывать его невропатологу, делать профилактические сеансы массажа, давать витамины и развивать его физически.
Как предупредить патологию тонуса мышц
Профилактических мер немного, но они есть. В первую очередь, перед зачатием необходимо пройти полное обследование и, если нужно, привести здоровье в порядок. В период вынашивания необходимо регулярно посещать гинеколога, делать УЗИ, следить как за своим состоянием, так и за развитием плода.
После родов стоит уделять много времени физическому развитию ребёнка: со второй недели жизни проводить сеансы профилактического массажа и делать гимнастические упражнения. Кроме этого, не игнорировать профилактические осмотры у педиатра.
И уж если у ребёнка обнаружилось нарушение тонуса мышц, не впадать в панику. Стоит помнить, что своевременное лечение устраняет проблему без последствий.
Интересное видео по теме
Советуем почитать:Острый пиелонефрит у ребёнка: известны ли вам симптомы этого серьезного заболевания?
21 июля 2016 в 11:28
Не всегда но может идти нормально а потом раз,и на цыпочках!врач сказала попить пантогам,Не помог!!назначали фенибук стало еще хуже,чаще стал ходить на цыпочках,стал плохо засыпать мин.30может кувыркаться в кровати и капризничать,стал беспокойным! Я заметила что он начал делать головой часто как будто показывает нет нет!и бывает такое что может я уже сума схожу,но кажется он иногда одной рукой держит второю и начинает и начинает как бы капризнечать,Как будто ему что-то не так,я думала может как то мышцу сводит,Или еще че? И много тоже так. мне очень страшно. Что это. врач видно сильно не вникат

21 июля 2016 в 11:19
Здравствуйте. Пожалуйста помогите разобраться. Ребенок родился нормальным ,кг,50см.была не большая гипоксия! Рожала трое суток,Первый ребенок,шейка была не готова,сначала ставили водросли(палки) чуть чуть болел живот и все,На следующей день,делали гель,Про орала с 10утра до 11вечера,изменений нет,На следующий день прокололи пузырь,изменний нет,положили под капельницу орала часов 6если не больше,зделала ктг малыша,и срочно на кесарево,делали анестезия в позвоночник,стали резать все чувствовала ,зделали общий наркоз!очнулась в полете сказали то что ребенок был зеленоват т.к. От в утробе ходил уже в туалет,сказали что переносили! Ну так вот. Все было хорошо,у него потрясывался подбородок когда сосал соску,Это прошло где-то до 7-5м. Пошел сам 11м.Все было хорошо! Но. Где-то в 1и4. Начал открывать рот махать руками вращать кистями стороны и при этом напригается! Ходили к неврологу ,Он у меня гиперактивный,невролог сказала что он легко возбудимый. Но в 1и 6начал ходить на чипочках
Гипертонус мышц у детей до года: симптомы, последствия и лечение, массаж при гипертонусе
Гипертонус — это нарушение мышечного тонуса тела, которое выражается в перенапряжении мышц. Практически все детки рождаются с выраженным гипертонусом мышц. Ведь во время внутри утробы малыш постоянно находится в позе эмбриона. Конечности и подбородок в такой позе тесно прижимаются к туловищу и мышцы плода постоянно напряжены.

гипертонус у детей до года
Примерно до полугода нервная система крохи «учится» работать в условиях, отличных от внутриутробных. Малыш постепенно развивается и потихоньку начинает контролировать движения своих мышц и скелета. У месячного ребенка гипертонус выражен очень сильно. Это отображается в зажатых кулачках и согнутых ножках, в запрокидывании головы назад. Тонус разгибательных мышц у месячного грудничка выше, чем сгибательных.
При физиологическом гипертонусе ноги ребенка раздвигаются только на 45 0 каждая. При отодвигании ног чувствуется выраженное сопротивление движению. К трем месяцам гипертонус мышц у ребенка без патологий практически проходит.Если после достижения ребенком полугода сохраняется напряжение в мышцах нужно срочно обращаться к врачу.
Симптомы гипертонуса
Осложнения во время беременности, родовые травмы, резус-конфликт, несовместимость крови родителей, местожительство с плохой экологической обстановкой и еще множество других факторов станут причиной возникновения гипертонуса. Стоит внимательно отнестись к симптомам гипертонуса, ведь это может быть выражением серьезного неврологического заболевания.
Признаки выраженного гипертонуса:
- Беспокойный и короткий сон.
- В положении лежа голова запрокинута назад, а руки и ноги поджаты.
- При попытке развести ноги или руки малыша чувствуется сильное сопротивление. Ребенок при этом плачет. Вторичное разведение усиливает сопротивление мышц.
- Вертикально на твердой поверхности ребенок пытается встать на переднюю часть стопы, то есть стоит на цыпочках (Информация: если ребенок ходит на цыпочках ).
- При плаче ребенок запрокидывает голову назад, выгибается и при этом у него дрожат мышцы подбородка (См статью о треморе подбородка ).
- Частые срыгивания.
- Болезненная реакция на разные раздражители: свет, звук.
- С рождения малыш «удерживает» голову за счет постоянного напряжения мышц шеи.
Важно как можно раньше определить что у ребенка гипертонус. Обнаружение у малыша хотя бы одного из вышеперечисленных симптомов — веский повод обратится к детскому неврологу. Диагноз «гипертонус» поставят если сгибательный тонус выше, чем положено в данном возрасте.
Определяют гипертонуса мышц по нескольким рефлекторным тестам:
- Присаживание за руки: невозможно отвести руки малыша от груди.
- Шаговый рефлекс. При вертикальном положении ребенок как-бы пытается сделать шаг. Сохраняется после двух месяцев.
- Рефлекс опоры: стоя ребенок опирается на пальцы стопы.
- Сохранение после трех месяцев ассиметричного и симметричного рефлексов. При наклонении головы к груди лежа на спине у ребенка сгибаются руки и разгибаются ноги. При повороте головы налево в этом же положении левая рука вытягивается вперед, левая нога разгибается, а правая сгибается. При наклоне в правую сторону все повторяется в зеркальном отображении.
- Сохранение после трех месяцев тонического рефлекса: лежа на спине, ребенок распрямляет конечности, а на животе сгибает их.
Если к определенному возрасту эти рефлексы не ослабевают, а в дальнейшем не исчезают, значит у ребенка выраженный гипертонус мышц. Следовательно, необходимо обращаться к врачу.
Последствия и опасность
Чем же так опасен гипертонус, если его возникновение обусловлено самим положением плода? Физиологический гипертонус проходит после трех месяцев бесследно. Патологический гипертонус обусловлен поражением тканей мозга, которые отвечают за состояние мышц. Такие нарушения возникают при повышенном внутричерепном давлении, перинатальной энцефалопатии, повышенной возбудимости и других патологиях.

Если после трех месяцев гипертонус у детей сохраняется, последствия, при отсутствии лечения плачевны. Отсутствие регулирования тонуса мышц скажется на дальнейшем развитии ребенка:
- Нарушение координации движений;
- Формирование неправильной походки;
- Неправильное формирование осанки;
- Отставание в развитии, особенно двигательных навыков;
- Нарушение речи.
Гипертонус ног
Особенно опасно если у ребенка возникает сильный гипертонус ног. Он влияет на скорость развития двигательной активности. Малыши с таким диагнозом позже начинают ползать и ходить. Для малышей с гипертонусом ног особенно противопоказано применение ходунков и прыгунков. Эти приспособления усиливают состояние напряжения мышц ног и позвоночника за счет неравномерного распределения силы тяжести. Нагрузка увеличивается именно на мышцы таза и позвоночника.
Гипертонус рук
Гипертонус рук выражается в сопротивлении мышц при отведении ручек от груди, сильно сжатых кулачках. Такое состояние чаще всего наблюдается при физиологическом гипертонусе. Однако длительное сохранение напряженности в мышцах должно обеспокоить родителей ребенка.
Правильное и своевременное лечение гипертонуса проводится исключительно врачом специалистом — детским невропатологом. Все процедуры назначаются только лечащим врачом. Чем раньше начать лечение, тем лучше и быстрее появятся положительные результаты.
Существует несколько приемов и направлений в медицине позволяющий снять гипертонус:
- Расслабляющий массаж.
- Лечебная физкультура.
- Электрофорез.
- Парафиновые аппликации (теплолечение).
- Плавание.
- Медикаментозное лечение.
Как видно из списка чтобы убрать гипертонус лекарства применяются в последнюю очередь. Это препараты, расслабляющие мышцы, снижающие их тонус и мочегонные средства для снижения уровня жидкости головного мозга. Дополнительно к массажу может назначаться дибазол и витамины группы В.
Массаж при гипертонусе можно проводить самостоятельно в домашних условиях начиная с двухнедельного возраста. Естественно, сначала надо проконсультироваться со специалистом по детскому массажу и получить у него инструкции и рекомендации по проведению массажа. Всего проводится десять сеансов, которые через полгода лучше всего повторить еще раз.
Массаж состоит из трех видов приемов воздействия:поглаживание, растирание и покачивание:
- Тыльной стороной ладони поглаживаем поверхность рук, ног и спины. Можно чередовать поверхностное поглаживание пальцами с обхватывающим поглаживанием всей кистью.
- Круговое растирание кожи. Малыша укладывают на животик и пальцами совершают круговые растирания штриховыми движениями снизу вверх. Затем то же проделывают с конечностями, перевернув ребенка на спину.
- Взять малыша за кисть руки и слегка потряхивать ее. При этом следует руку обязательно придерживать в области предплечья. Провести процедуру с обеими руками и ногами.
- Взять малыша за ручки повыше запястья и ритмично покачать руки в разные стороны.
- Ножки ребенка обхватить за голени и покачать.
- Закончить массаж плавным поглаживанием рук и ног.
При гипертонусе нельзя применять глубокое разминание мышц, похлопываний и рубящих приемов. Все движения должны плавными и расслабляющими, но ритмичными.
Видео: как делать массаж при гипертонусе
Отличным средством для снятия гипертонуса являются травяные ванны. Вода сама по себе обладает расслабляющим свойством, а в сочетании с травами становится великолепным средством при гипертонусе. По очереди в течение четырех дней проводят теплые ванны с корнем валерианы, листом брусники, пустырником и шалфеем. Один день делается перерыв, повторяют процедуры снова и так 10 дней. Отличным расслабляющим действием обладают и хвойные ванны.
Гипертонус у новорожденных и грудных детей: признаки и лечение
 Врач-педиатр Зиновьева Н.А. 16.12.2015
Врач-педиатр Зиновьева Н.А. 16.12.2015
Гипертонус у младенца — один из наиболее частых диагнозов. Его ставят едва ли не каждому второму ребенку грудного возраста. Насколько опасен гипертонус? Какие могут быть последствия для дальнейшего развития малыша? В каких ситуациях повышенный мышечный тонус можно считать нормой, а когда требуется медицинская помощь и медикаментозное лечение?

Мышечный тонус — исходное напряжение мышц, которое регулируется при помощи головного и спинного мозга и в здоровом организме работает «на автопилоте». Благодаря тонусу мышц человек способен передвигаться вертикально, менять положение тела в пространстве. Для двигательной активности грудничка, который осваивает новые моторные навыки, нормальный мышечный тонус крайне важен. Если постоянно скованы и зажаты мышцы, малыш позже осваивает моторные навыки, испытывает дискомфорт, беспокойство.

Почему появляется гипертонус
Причины гипертонуса могут быть безопасными для здоровья малыша. Однако этот симптом может быть связан с различными неврологическими нарушениями. Оставлять его без внимания нельзя.
- Возрастная физиология. Существует такое понятие, как физиологический гипертонус у новорожденных. Классическая поза плода в утробе матери — согнутые и поджатые к животу ноги, слегка разведенные в коленях; согнутые в локтях руки, плотно прижатый к телу подбородок. После появления на свет малыш некоторое время будет находиться в этой «сгруппированной» позе. Потребуется несколько месяцев, а то и больше, чтобы мышцы постепенно перешли в нормальный режим работы. Физиологический гипертонус может сохраняться до шестимесячного возраста. Есть и другое мнение на этот счет: напряжение в мышцах может наблюдаться у грудничков до года. И это будет вариантом нормы.
- Индивидуальные особенности. Гипертонус мышц у ребенка может присутствовать, но это никак не отражается на здоровье. Существует такое понятие, как индивидуальный мышечный тонус. У одних детей он от природы выше, у других — ниже. Для одного грудничка гипертонус — симптом неврологического нарушения, а для другого — вариант нормы. Необходимо рассматривать каждый отдельный случай. Поэтому так важно, чтобы при подозрении на патологический гипертонус малыш прошел качественное диагностическое обследование. Если есть сомнение, можно показать грудничка нескольким специалистам.
- Родовые травмы. Самая частая причина гипертонуса — асфиксия ребенка при затрудненных, продолжительных родах, внутричерепные кровоизлияния.
- Нарушения внутриутробного развития, врожденные заболевания ЦНС. Они могут быть связаны со здоровьем и образом жизни беременной женщины. Негативно на развитие нервной системы плода воздействует никотин и алкоголь.

Как развеять сомнения
Невропатологу в конкретном случае у конкретного ребенка иногда бывает трудно оценить: гипертонус — это возрастная норма или болезненное состояние, симптом какого-то неврологического отклонения. Тревога врачей вполне объяснима. Ведь гипертонус может быть симптомом многих серьезных неврологических заболеваний, например, ДЦП или гидроцефалии. Упущенное время может дорого обойтись. Какое обследование может назначить невропатолог?
- Нейросонография. УЗИ головного мозга. Проводится через мягкие ткани у детей до года в зоне незакрытого родничка. Безопасный и точный метод диагностики, который позволяет оценить состояние головного мозга и выявить патологии. Плановую нейросонографию груднички проходят примерно в 1,5 месяца.
- Электромиография. При помощи специального оборудования можно получить данные о скорости нервных импульсов, мышечной силе, симметричности различных групп мышц в работе и в состоянии покоя.
- Компьютерная томография. Грудным детям назначается реже. Проводится в сложных случаях для подтверждения диагноза, который трудно определить другими методами.
Дополнительно могут быть назначены исследования вилочковой железы, генетические методы обследования. Если ни одна из причин не выявлена, врачи ставят весьма неопределенный диагноз ПЭП, который расшифровывается как перинатальная энцефалопатия. Нередко ПЭП устанавливают ошибочно по причине гипердиагностики: слишком много методов обследования в современной медицине и вариантов их толкования.

Признаки гипертонуса
Повышенный мышечный тонус определяется по ряду симптомов:
- беспокойство, капризность, частый плач;
- дрожание подбородка;
- запрокидывание головы назад;
- кривошея (наклон головы в одну сторону);
- нарушение подвижности в суставах;
- выгибание спины;
- руки постоянно согнуты в локтях;
- руки все время в кулачках, их трудно разжать;
- большие пальцы на руках прижаты к ладони;
- сопротивление при разгибании конечностей;
- если разгибать ребенку ручки и ножки, он может реагировать плачем;
- при постановке на ноги малыш подгибает пальцы;
- у детей, которые начали ходить, — походка на цыпочках;
- ребенок реагирует на свет и звук плачем;
- вздрагивание при шуме.
Если родители заметили у малыша выше перечисленные повторяющиеся признаки, необходимо обратиться за консультацией к невропатологу.

Какие могут быть варианты гипертонуса у ребенка?
- Симметричный. Признак физиологического напряжения мышц. Симметрично сжимаются пальчики на руках и ногах, поджимаются ножки, сгибаются ручки.
- Асимметричный. Мышцы одной части тела напряжены больше, другой — меньше. Тогда младенец как бы извивается дугой, заваливается набок, поворачивает голову и туловище в сторону напряженных мышц. Это признаки патологического гипертонуса.
- Дистонический. Это сочетание гипертонуса и гипотонуса, когда одни мышцы чрезмерно напряжены, а другие — чрезмерно расслаблены. Также относится к патологическим состояниям.
Можно применять различные методы терапии в комплексе: и массаж, и гимнастику, и медикаментозное лечение. Но без главного компонента — эмоционального контакта с малышом — не обойтись. Тепло, нежность, общение — лучшие лекарства для расслабления, снятия физиологического мышечного тонуса. По статистике у грудничков-отказников гипертонус лечится намного дольше, даже при комплексном подходе, профессиональном массаже, физиопроцедурах. Им не хватает главного — материнской заботы.
Принципы лечения
Лечением гипертонуса у грудничков занимаются невролог и ортопед. Какие методы чаще всего применяют?

При гипертонусе применяют различные виды массажа: по Семеновой, по Фелпсу, воздействие на биологически активные точки и другие. Главная задача всех массажных движений — расслабить напряженные мышц, снять спазмы. Поэтому все методики должны быть щадящими, учитывающими возраст и анатомические особенности младенцев. Применяются поглаживающие, растирающие движения всей ладонью, точечный массаж. Процедуру должен выполнять профессиональный детский массажист.
Курс включает от 10 до 15 сеансов. При необходимости повторяется через месяц. Если массаж проводится правильно и профессионально, результаты будут очевидными. Обучиться массажу могут и родители, предварительно проконсультировавшись с педиатром и массажистом. Какие элементарные массажные движения можно выполнять самостоятельно?
- Поглаживание пальчиков (движения напоминают надевание перчаток).
- Поглаживающие движения в направлении от плечевых суставов к ладоням (не гладить в зоне локтевого сгиба).
- Поглаживание бедер, затем голеней и стоп (осторожно нужно массировать в зоне коленных суставов, паха, внутренней части бедер).
- После поглаживаний выполняются растирания конечностей, спины, живота круговыми движениями.
- Стопы нужно гладить в направлении от пятки к пальцам.
- Можно массировать каждый пальчик на ногах.
- Рисование восьмерки на стопе: начинать от основания пальцев, перекрещивать движения в центре стопы и заканчивать на пятке.
При гипертонусе у детей категорически запрещено разминать мышцы, сильно на них надавливать, применять похлопывающие и постукивающие движения.
Бывает, что дети плачут во время профессионального массажа. Одни специалисты говорят, что это естественная реакция, поскольку массажист воздействует на болевые точки и спазмированные мышцы. Другие специалисты утверждают, что плакать грудничок от боли не должен. В этой ситуации бывает трудно определить: малыш плачет от дискомфорта, самой процедуры или боли в мышцах.

Лечебная гимнастика: 7 упражнений
Гимнастика стимулирует двигательную активность и нормализует работу мышц. Ее можно выполнять в домашних условиях. Какие упражнения можно проводить?
- Расслабление. Ребенок лежит на спине. Сначала нужно выполнить расслабляющие массажные движения: погладить ручки, ножки в направлении сверху вниз.
- Разгибание конечностей. Движения должны быть осторожными и плавными.
- Потряхивание конечностей. Нужно взять ребенка за пальчики рук и осторожно потрясти. Затем то же самое необходимо сделать с ногами.
- Поза эмбриона. Ножки и ручки грудничка нужно сгибать и плотно прижимать к телу. Это упражнение необходимо чередовать с потряхиванием конечностей.
- Шаги со скольжением. Малыша нужно держать в вертикальном положении так, чтобы его ножки касались твердой поверхности. Нужно следить, чтобы стопа лежала ровно, всей поверхностью. Это упражнение помогает правильно сформировать опору на стопы.
- Игра со ступнями. Малыш может делать гимнастику самостоятельно. Если он заинтересуется большими пальцами собственных ног, все время будет пытаться попробовать их «на зуб».
- Упражнение на мяче. Можно уложить грудничка животиком на мяч (не слишком большого размера) и покачивать в разные стороны, придерживая за ручки и ножки.
Эффект от лечебной гимнастики будет лишь при регулярном и последовательном выполнении упражнений. Их можно проводить несколько раз в течение дня, когда малыш в хорошем настроении. Гимнастика не должна вызывать у грудничка дискомфорт.

Физиопроцедуры
Чаще всего назначается электрофорез. Также много положительных отзывов о парафиновых обертываниях при повышенном тонусе мышц у ребенка. Под воздействием тепла хорошо снимаются мышечные спазмы. Эту процедуру еще называют «парафиновые сапожки», поскольку чаще всего она проводится на нижних конечностях. Как проводится обертывание?
- Разогревается парафин (не должен быть горячим!).
- Затем в нем смачивается марля, складывается в несколько слоев.
- Накладывается на максимально разогнутую конечность.
- Фиксируется бинтом.
- Первые сеансы проводятся 10 минут.
- Затем их продолжительность увеличивается до 20 минут.
- Курс лечения — 10 сеансов.

Акватерапия
Водные процедуры хорошо расслабляют мышечные спазмы, координируют движения, дают равномерную нагрузку на мышечный корсет. Важно помнить, что теплая вода — расслабляет, а прохладная, наоборот, стимулирует мышечный тонус. Не рекомендуется при гипертонусе ныряние, а плавание и гимнастика в воде — показаны. Можно использовать надувной круг, элементы игры. Полезными будут ванны с добавлением хвои, шалфея, пустырника, валерианы, листьев брусники. Расслабляющие ванночки нужно чередовать, лучше принимать перед сном.

Остеопатия
Ее может проводить только квалифицированный детский специалист. Чаще сеансы остеопатии назначаются при неврологических нарушениях после родовых травм, врожденных патологиях скелета, мозговых дисфункциях. При мягком воздействии на кости и приведении их в правильное положение снимаются мышечные спазмы в шее и конечностях, устраняются патологические рефлексы.
Специалисты рекомендуют избегать ходунков и прыгунков. Они могут оказать медвежью услугу и спровоцировать еще больший гипертонус. При использовании вспомогательных поддерживающих средств малыш будет неправильно ставить стопу, а мышцы ног будут неправильно работать. Также важно: если малыш начал ходить, ему нужна обувь на твердой подошве, с хорошей фиксацией пятки. Пинетки, носочки — не подходят.






Медикаментозное лечение
Назначается лишь в том случае, если нет положительного эффекта от массажа, гимнастики, физиопроцедур, гипертонус не уменьшается и сохраняется после 6 месяцев. Лечение проводится под строгим наблюдением детского невролога. Врач может назначить препараты следующих групп:
- миорелаксанты. для расслабления мышечных спазмов;
- нейропротекторы. воздействуют на нейроны, улучшают кровообращение, адаптируют, стимулируют работу головного мозга.
- мочегонные средства. для снижения жидкости в головном мозге и нормализации мозговых функций.
Из препаратов чаще всего назначают: «Кортексин», «Мидокалм», «Баклофен», «Семакс», «Пантокальцин», витамины группы В. Обычно лечение проводится в форме инъекций. Одним из самых сильных препаратов считается «Церебролизин». Многие специалисты предпочитают начинать медикаментозное лечение более мягкими средствами.

Какие могут быть последствия
Ранняя диагностика гипертонуса крайне важна, поскольку она помогает обнаружить (или исключить) как врожденные неврологические заболевания, так и незначительные отклонения от нормы. Какие могут быть последствия, если стойкий гипертонус не лечить?
- Отставание в моторном развитии. Ребенок будет позже нормы держать голову, переворачиваться на живот, садиться, ползать, вставать, ходить.
- Отставание в интеллектуальном развитии, нарушение речи. Развитие крупной и мелкой моторики тесно связано с развитием умственных способностей.
- Развитие плоскостопия, нарушение координации движения. Ребенок будет ходить на цыпочках, могут быть проблемы с походкой, осанкой. В дальнейшем появятся жалобы на дискомфорт в спине, шее, головные боли.
Повышенный тонус мышц у ребенка в большинстве случаев носит физиологический характер и не требует медикаментозного лечения. Достаточно профессионального массажа, гимнастики, физиопроцедур, чтобы снять спастику мышц. Мозг способен самостоятельно компенсировать неврологические дефекты. Для этого требуется время, поэтому гипертонус может сохраняться до 6 месяцев.
Поддержите проект — поделитесь ссылкой, спасибо!
 299 12 «Компливит кальций Д3 для малышей»: в каких случаях назначают и особенности применения
299 12 «Компливит кальций Д3 для малышей»: в каких случаях назначают и особенности применения  556 12 «Бифидумбактерин»: польза для кишечной микрофлоры новорожденных и малышей постарше
556 12 «Бифидумбактерин»: польза для кишечной микрофлоры новорожденных и малышей постарше  439 12 «Лактобактерин» для новорожденных и детей постарше: дозировки по возрастам
439 12 «Лактобактерин» для новорожденных и детей постарше: дозировки по возрастам
Источники: http://mama66.ru/child/1163, http://razvitie-krohi.ru/zdorove-rebenka/gipertonus-u-rebenka.html, http://kids365.ru/gipertonus/





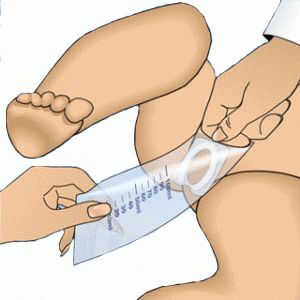 Со сбором мочи для обследования хоть раз в жизни сталкивался абсолютно каждый человек. И если во взрослом возрасте собрать необходимый биоматериал не составляет труда, то с детьми все обстоит иначе. Особенно если забор мочи необходимо сделать у младенца. Не стоит паниковать при одной мысли о том, как у грудничка собрать мочу для анализа, ведь все на самом деле не так сложно, как кажется на первый взгляд. Существует ряд действенных и простых в исполнении методов, проверенных временем и мамами.
Со сбором мочи для обследования хоть раз в жизни сталкивался абсолютно каждый человек. И если во взрослом возрасте собрать необходимый биоматериал не составляет труда, то с детьми все обстоит иначе. Особенно если забор мочи необходимо сделать у младенца. Не стоит паниковать при одной мысли о том, как у грудничка собрать мочу для анализа, ведь все на самом деле не так сложно, как кажется на первый взгляд. Существует ряд действенных и простых в исполнении методов, проверенных временем и мамами. В аптечной сети в свободной продаже находятся стерильные мочесборники, представляющие собой небольшой пакетик с отверстием. Прикрепить мочеприемник при помощи липучки между ножек малыша достаточно легко, но лучше на всякий случай приобрести несколько пакетов. Липучка гипоаллергенна, поэтому не следует беспокоиться о возможных раздражениях на коже крохи.
В аптечной сети в свободной продаже находятся стерильные мочесборники, представляющие собой небольшой пакетик с отверстием. Прикрепить мочеприемник при помощи липучки между ножек малыша достаточно легко, но лучше на всякий случай приобрести несколько пакетов. Липучка гипоаллергенна, поэтому не следует беспокоиться о возможных раздражениях на коже крохи. Перед тем, как собрать мочу у грудничка, его необходимо тщательно подмыть, после чего к его ножкам прикрепить пакет. Чтобы быстрее получить желаемый результат, можно постоять у крана с открытой водой. Малыш ни в коем случае не должен сидеть – процедура проводится стоя. Если ребенок слишком мал и сам еще не стоит, придется носить его на руках. По окончании процедуры содержимое пакета выливается в стерильную емкость.
Перед тем, как собрать мочу у грудничка, его необходимо тщательно подмыть, после чего к его ножкам прикрепить пакет. Чтобы быстрее получить желаемый результат, можно постоять у крана с открытой водой. Малыш ни в коем случае не должен сидеть – процедура проводится стоя. Если ребенок слишком мал и сам еще не стоит, придется носить его на руках. По окончании процедуры содержимое пакета выливается в стерильную емкость. Бывают ситуации, когда по каким-либо причинам не удалось приобрести мочесборник, а тара не является выходом из положения. Можно взять обычный прозрачный полиэтиленовый пакет с ручками, разрезать ручки, чтобы их можно было обвязать вокруг ножек, сделать небольшие надрезы в пакете по бокам и закрепить его на ребенке. В итоге образовывается мешочек, куда собирается моча. Кроху следует держать в вертикальном положении, а после мочеиспускания содержимое пакета аккуратно переливается в стерильную баночку.
Бывают ситуации, когда по каким-либо причинам не удалось приобрести мочесборник, а тара не является выходом из положения. Можно взять обычный прозрачный полиэтиленовый пакет с ручками, разрезать ручки, чтобы их можно было обвязать вокруг ножек, сделать небольшие надрезы в пакете по бокам и закрепить его на ребенке. В итоге образовывается мешочек, куда собирается моча. Кроху следует держать в вертикальном положении, а после мочеиспускания содержимое пакета аккуратно переливается в стерильную баночку.

 Себорея или гнейс — жирные, буроватые чешуйки на коже головы, темени, бровях. Легко снимаются после обработки маслом, оставляя под собой гиперпигментированные или мокнущие участки. Быстро возникают вновь, вызывая зуд. Подробнее о себорее кожи на голове .
Себорея или гнейс — жирные, буроватые чешуйки на коже головы, темени, бровях. Легко снимаются после обработки маслом, оставляя под собой гиперпигментированные или мокнущие участки. Быстро возникают вновь, вызывая зуд. Подробнее о себорее кожи на голове .


















 У каждого новорожденного ребенка есть мягкий участок темечка, который называют родничком
У каждого новорожденного ребенка есть мягкий участок темечка, который называют родничком
 При прохождении по родовым путям череп ребенка становится немного вытянутым, однако со временем форма головы меняется
При прохождении по родовым путям череп ребенка становится немного вытянутым, однако со временем форма головы меняется 
 У недоношенных детишек родничок может иметь большую площадь, чем в норме
У недоношенных детишек родничок может иметь большую площадь, чем в норме 
 Если прием витамина Д был назначен врачом, то отменять самостоятельно его не нужно
Если прием витамина Д был назначен врачом, то отменять самостоятельно его не нужно Западание родничка является тревожным сигналом и требует срочной консультации специалиста
Западание родничка является тревожным сигналом и требует срочной консультации специалиста  Родителям не нужно избегать прикосновений к родничку, однако он требует осторожного обращения
Родителям не нужно избегать прикосновений к родничку, однако он требует осторожного обращения 
















 Врач-педиатр Зиновьева Н.А. 16.12.2015
Врач-педиатр Зиновьева Н.А. 16.12.2015
















 299 12 «Компливит кальций Д3 для малышей»: в каких случаях назначают и особенности применения
299 12 «Компливит кальций Д3 для малышей»: в каких случаях назначают и особенности применения  556 12 «Бифидумбактерин»: польза для кишечной микрофлоры новорожденных и малышей постарше
556 12 «Бифидумбактерин»: польза для кишечной микрофлоры новорожденных и малышей постарше  439 12 «Лактобактерин» для новорожденных и детей постарше: дозировки по возрастам
439 12 «Лактобактерин» для новорожденных и детей постарше: дозировки по возрастам



 Когда проходят колики у младенцев
Когда проходят колики у младенцев
 Организм некоторых детишек не может переварить белок, содержащийся в молоке — это и есть лактазная недостаточность
Организм некоторых детишек не может переварить белок, содержащийся в молоке — это и есть лактазная недостаточность Лактаза — фермент человеческого организма. Его задача состоит в расщеплении лактозы, содержащейся в молоке
Лактаза — фермент человеческого организма. Его задача состоит в расщеплении лактозы, содержащейся в молоке Срыгивание и рвота после употребления молока могут быть симптомом лактазной недостаточности
Срыгивание и рвота после употребления молока могут быть симптомом лактазной недостаточности В целях диагностики малыш может быть временно переведен на смесь, не содержащую молока
В целях диагностики малыш может быть временно переведен на смесь, не содержащую молока Если непереносимость лактозы у ребенка наследственная, ему придется мириться с ней всю жизнь
Если непереносимость лактозы у ребенка наследственная, ему придется мириться с ней всю жизнь

 Качество грудного вскармливания сильно зависит от правильного прикладывания малыша к груди. Перед началом кормления маме необходимо определиться с позицией, которая наиболее подходит ей и ребенку
Качество грудного вскармливания сильно зависит от правильного прикладывания малыша к груди. Перед началом кормления маме необходимо определиться с позицией, которая наиболее подходит ей и ребенку






 Кормить ребенка можно и стоя, например, если он находится в слинге. Можно выбирать полусидячую или полулежачую позу.
Кормить ребенка можно и стоя, например, если он находится в слинге. Можно выбирать полусидячую или полулежачую позу.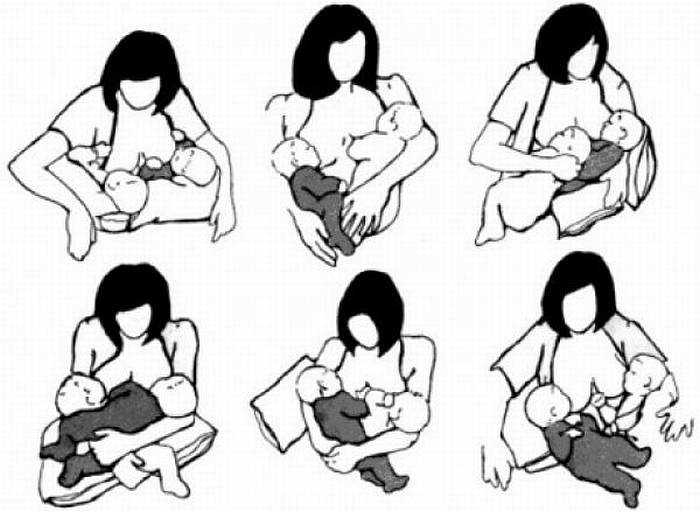







 Как правильно уложить младенца спать?
Как правильно уложить младенца спать?



 Конечно, малыша нужно накормить, если он проголодался, поначалу это доставляет немало беспокойства в ночное время. Но позже, кода младенец подрастет, интервалы между приемами пищи будут увеличиваться, и родители смогут поспать подольше.
Конечно, малыша нужно накормить, если он проголодался, поначалу это доставляет немало беспокойства в ночное время. Но позже, кода младенец подрастет, интервалы между приемами пищи будут увеличиваться, и родители смогут поспать подольше.





































 272 12 Рецепт пышного омлета как в детском саду: готовим завтраки и десерты из яиц в различных устройствах
272 12 Рецепт пышного омлета как в детском саду: готовим завтраки и десерты из яиц в различных устройствах  1117 12 Омлет для годовалого ребенка: 6 вариаций с учетом возрастных особенностей и аллергии
1117 12 Омлет для годовалого ребенка: 6 вариаций с учетом возрастных особенностей и аллергии  884 12 Творожная запеканка для годовалого ребенка: полезный десерт за 8 минут
884 12 Творожная запеканка для годовалого ребенка: полезный десерт за 8 минут
 Вводим овощные пюре (правила + 3 рецепта).
Вводим овощные пюре (правила + 3 рецепта).
 Самостоятельное сидение для ребенка очень важно, оно является значимой вехой на пути к ходьбе
Самостоятельное сидение для ребенка очень важно, оно является значимой вехой на пути к ходьбе Если малыш еще не умеет сидеть, в коляске он должен находиться горизонтально
Если малыш еще не умеет сидеть, в коляске он должен находиться горизонтально Особой разницы между сроками высаживания мальчиков и девочек нет
Особой разницы между сроками высаживания мальчиков и девочек нет Нужно внимательно следить за правильностью позы ребенка во время сидения
Нужно внимательно следить за правильностью позы ребенка во время сидения Если используется переноска, она должна быть с жесткой спинкой
Если используется переноска, она должна быть с жесткой спинкой




















 Развитие 8-месячного ребенка
Развитие 8-месячного ребенка




 Симптомы прорезывания зубов у младенцев
Симптомы прорезывания зубов у младенцев